כולסטרול
 | |
 | |
| כתיב כימי |
C₂₇H₄₆O |
|---|---|
| מסה מולרית | 386.65 גרם/מול |
| מספר CAS | 57-88-5 |
| טמפרטורת היתוך |
146-147 °C 272.15 K |
| טמפרטורת רתיחה |
360 °C 633.15 K |
כולסטרול (בלועזית: cholesterol) הוא תרכובת אורגנית (סטרול וליפיד) הנמצאת בקרום התא של כל תאי הגוף של כל בעלי החיים. ככל הסטרולים, מבנה הכולסטרול נגזר ממבנהו של הלאנוסטרול (אנ'), שהוא סוג של טריטרפן. לכולסטרול חשיבות רבה בתהליכים ביוכימיים.
לכולסטרול בגוף יש שני מקורות:
- כולסטרול אנדוגני - כולסטרול המיוצר בגוף עצמו (מעודפי פחמימות למשל) בתאי הכבד, מהווה כ-70% מכמות הכולסטרול בגוף.
- כולסטרול אקסוגני - כולסטרול שמקורו חיצוני, בתזונה, מהווה כ-30% מכמות הכולסטרול בגוף. הכולסטרול נמצא במזונות מן החי כמו בשר, חלב מלא, וחלמון בביצים.
הערך החציוני של רמת כולסטרול כללי בדם הוא בסביבות 200 מ"ג\ד"ל.[1] מצב של רמות יתר של כולסטרול בדם נקרא "היפרכולסטרולמיה", והוא אחד מגורמי הסיכון להתפתחות טרשת עורקים כללית. מצב שבו יש רמות נמוכות מדי קרוי "היפוכולסטרולמיה" (מוגדר בדרך כלל כערך נמוך מ-160 מ"ג\ד"ל).
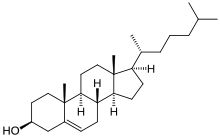
מבנה כימי
[עריכת קוד מקור | עריכה]הכולסטרול בנוי משרשרת פחמנים ארוכה המקופלת בחלקה לטבעות. בקצה המולקולה קיימת קבוצת הידרוקסיל (OH) בודדת, המקנה לכולסטרול תכונות של כוהל.
תפקידים
[עריכת קוד מקור | עריכה]לכולסטרול תפקידים רבים ובהם:
- יצירת הורמונים סטרואידיים (למשל: ויטמין D, אלדוסטרון, קורטיזול והורמוני המין טסטוסטרון, אסטרוגן ופרוגסטרון).
- הכולסטרול הוא מרכיב חיוני בקרום (ממברנה) של כל התאים בגוף - וחיוני לתהליכי מעבר חומרים, העברת מידע בין תאים והולכה עצבית. בנוסף לכך, וויסות בקרום התא שולט בדרגת הנזילות שלו. דבר זה מאפשר הסתגלות לתנאי חום וקור משתנים ושמירה על חום הגוף.
- חיוני לצמיחת קרום המיאלין המשמש לבידוד תאי עצב.
- חשיבות ביצירת מיצי המרה, ויטמין A, ויטמין D, ויטמין E וויטמין K.
על חשיבות הכולסטרול בהתפתחות המוח ותפקודו ניתן ללמוד מהתסמונת הגנטית סמית-למלי-אופיץ (SLOS) שבה נפגע האנזים 7-דהידרו-כולסטרול-רדוקטז האחראי לשלב האחרון בייצור כולסטרול בגוף. בתסמונת זו, שבה נמצאת רמת כולסטרול נמוכה בדם (ורמה גבוהה של 7-דהידרו-כולסטרול), תוארו מגוון הפרעות - מבעיות חשיבה והתנהגות ועד עיוותים מולדים קשים.[2]
מנגנון
[עריכת קוד מקור | עריכה]ב-1985 מייקל ס. בראון וג'וזף גולדשטיין זכו בפרס נובל לפיזיולוגיה או לרפואה על תיאור ויסות מטבוליזם הכולסטרול. התהליכים המעורבים בשמירה על הומאוסטזיס עדיין לא לגמרי ברורים, אבל ידוע שכמויות גדולות של כולסטרול אקסוגני מפחיתות את יצור הכולסטרול האנדוגני.
ליפופרוטאינים
[עריכת קוד מקור | עריכה]הכולסטרול יכול להגיע לכל האיברים רק דרך הדם. הוא אינו מסיס במים, ולכן אינו יכול לנוע בדם בצורה של מולקולות בודדות, אלא רק כחלק מקומפלקס שומני גדול, המוקף בשכבת פוספוליפידים, שצידה החיצוני הידרופילי. קומפלקסים אלה מכונים ליפופרוטאינים, והם בנויים מליבה המוקפת במעטפת. הליבה מכילה חומצות שומניות בצורה של טריאצילגליצרולים (Triacylglycerols), וכן אסטרים של כולסטרול (Cholesteryl esters). המעטפת היא בעיקרה שכבה יחידה של פוספוליפידים, והיא מכילה גם מולקולות של כולסטרול חופשי, וכן חלבונים מיוחדים המכונים אפוליפופרוטאינים (Apolipoproteins).
קיימים מספר סוגים של ליפופרוטאינים, הנבדלים זה מזה בגודלם, בהרכבם הכימי ובצפיפותם. להלן הסוגים השונים, מסודרים לפי סדר עולה של צפיפות: כילומיקרונים (Chylomicrons), VLDL, LDL ו־HDL (שלושת האחרונים הם ראשי תיבות באנגלית של Very Low/Low/High Density Lipoproteins - ליפופרוטאינים בעלי צפיפות נמוכה מאד/נמוכה/גבוהה, בהתאמה). יש המבחינים בסוגים נוספים - Intermediate Density Lipoproteins) IDL - ליפופרוטאינים בעלי צפיפות בינונית), ו-(Lp(a (ליפופרוטאין a).
מתוך הסוגים השונים של הליפופרוטאינים, שניים הם בעלי תפקיד מכריע בהתפתחות מחלות לב וכלי דם: אלה הם ה-LDL וה-HDL. באופן כללי, ה-LDL מוביל כולסטרול מהכבד אל שאר רקמות הגוף, בעוד ה-HDL מוביל כולסטרול בכיוון ההפוך - בחזרה אל הכבד. לפי השערת השומנים, כאשר יש עודף של כולסטרול בגוף, פעילות מוגברת של LDL עלולה לגרום ליצירת משקעים של כולסטרול מאחורי דפנות כלי הדם, וכך מתפתחת בהדרגה טרשת עורקים, ועימה מחלות לב שונות.
מסיבות אלה נהוג לכנות את ה-LDL בעגה הלא-מקצועית "הכולסטרול הרע", ואילו את ה-HDL, שפעילותו הפוכה ל-LDL, "הכולסטרול הטוב". ככל שהיחס LDL/HDL בדם גבוה יותר, גובר הסיכון לתחלואה במחלות לב וכלי דם. עם זאת, לא קיים כולסטרול "רע" או "טוב". כולסטרול הוא מולקולה כימית חשובה לתפקוד החיים, ו"טוב" או "רע" נקבע בהתאם לרמתו בגוף לעומת הרמה המומלצת. באוכלוסייה הכללית בדנמרק, רמת כולסטרול LDL של 140 מ"ג\ד"ל הייתה זו שבה נמצא שיעור התמותה הכוללת (מכלל הסיבות) הנמוך ביותר, במעקב ממוצע של 9.4 שנים.[3]

ברפואה
[עריכת קוד מקור | עריכה]בשנת 1984, במוסד הבריאות הלאומי של ארצות הברית (ה-NIH) התכנס פאנל של 14 מומחים לדון על השפעת הכולסטרול בהתפתחות מחלות לב. הישיבה נערכה בעקבות סיום מחקר LRC-CPPT (מחקר המניעה הראשונית של מרפאות מחקר השומן) שארך 7.5 שנים, ושנמצא בו שנטילת פיבראט הביאה לירידה כוללת של 1.5% במספר אירועי הלב הכליליים (ללא השפעה על התמותה הכללית). המומחים הצביעו פה אחד "כן" על השאלה "האם כולסטרול הוא הגורם למחלות לב והאם הורדתו תעזור בהפחתת שיעור מחלות הלב".[4] הפאנל הסיק בישיבת קונצנזוס, כי "מבוסס מעל לכל ספק סביר שהפחתה של רמות גבוהות של כולסטרול (ובאופן ספציפי רמות ליפופרוטאינים מסוג LDL) תפחית את הסיכון להתקפי לב עקב מחלת לב כלילית".[5] מלבד עדויות אפידמיולוגיות, שפע עדויות מדעיות מצביעות על קשר סיבתי בין LDL למחלות לב והן מגיעות ממספר כיוונים: מודלים של ניסויים בבעלי חיים צמחוניים (ארנבות וקביות אך לא חולדות[6]), עדויות מתחום הגנטיקה ותוצאות של מחקרי התערבות קליניים, ובמיוחד על השפעתן של תרופות הסטטינים. עם זאת, יש הטוענים שטענת הסיבתיות לא הוכחה, או שהקשר בין כולסטרול גבוה למחלות לב הוא חלש מאוד. כך למשל ד"ר ד. גרבלין (אנ'), ד"ר מ. קנדריק (אנ') והרשת הבין לאומית של המפקפקים בכולסטרול.[7][8][9]
מבשר-רע במיוחד, הוא השילוב של רמות גבוהות של כולסטרול LDL עם רמות נמוכות של כולסטרול HDL, רמות גבוהות של שומנים בדם (טריגליצרידים) ובעיקר עם עישון סיגריות. קיימים קווים מנחים בינלאומיים בנושא יעדי איזון הכולסטרול.[10] ההנחיות מגדירות כיעד הטיפול הראשון את ה LDL (הכולסטרול "הרע") וממליצות לנסות ולאזן את הכולסטרול שאינו LDL (בלעז non-LDL Cholesterol) בהמשך.[דרושה הבהרה]
על פי ההנחיות הנוכחיות, רמת הכולסטרול הכללית (total cholesterol) הרצויה היא עד 200 מ"ג ל-100 סמ"ק דם (מ"ג%). רמת כולסטרול בתחום 200–239 מ"ג% נחשבת גבולית גבוהה, ורמה מעל 240 מ"ג% מוגדרת כגבוהה. רמת HDL (כולסטרול "טוב") של 40 מ"ג% מוגדרת כגבול התחתון של הנורמה, כאשר מתחת לרמה זו גובר הסיכוי לפתח מחלת לב. רמת ה-LDL (כולסטרול "רע") הרצויה היא פחות מ-100 מ"ג%, כאשר רמה של 130–159 מ"ג% נחשבת לגבולית גבוהה, ומעל 160 מ"ג% לרמה גבוהה.[11]
ניתן להשפיע על פרופיל השומנים באמצעות שינוי הרגלי חיים ובאמצעות תרופות מקבוצות שונות. פעילות גופנית אירובית ותזונה הכוללת הרבה ירקות, שומנים מסוג אומגה 3 ודגים, דלה בשומן טראנס ובשומן רווי ומגבילה את צריכת הפחמימות, עשויים לתרום לפרופיל שומנים רצוי וכן למנוע מחלות לב.[12] עם זאת, במקרים רבים של עודף בכולסטרול מקובל להשתמש בתרופות כדי להפחית את רמות הכולסטרול לרמה המומלצת. קבוצה אחת של תרופות המשמשות לעיכוב ייצור הכולסטרול היא הסטטינים, הפועלים באמצעות עיכוב האנזים HMG-CoA-reductase שמשתתף בתהליך ייצור הכולסטרול (מחומצה מבאלונית(אנ'), שמקורה בפחמימות, בחלבונים או בשומנים).
ניתן לסווג את ה-LDL לחלקיקים קטנים ודחוסים ולחלקיקים יותר גדולים, רמות LDL אינן בהכרח משקפות את כמות החלקיקים הקטנים והדחוסים, שהם מעלים את הסיכון למחלות לב יותר מהחלקיקים הגדולים- אם כי יש קורלציה מאוד גבוהה בין רמות LDL גבוהות לגודל החלקיקים, אבל לא נראה שיש לאבחנה הזו משמעות רלוונטית עבור האוכלוסייה בזמן זה.[13]
ראו גם
[עריכת קוד מקור | עריכה]לקריאה נוספת
[עריכת קוד מקור | עריכה]- פרופ' שלמה איזנברג, שומנים וכולסטרול בגוף האדם, בהוצאת אוניברסיטה משודרת
קישורים חיצוניים
[עריכת קוד מקור | עריכה]- מסלול הסינתזה של כולסטרול בתא (באנגלית)
- ארז גרטי, כולסטרול, במדור "מאגר המדע" באתר של מכון דוידסון לחינוך מדעי, 2 ספטמבר 2009
- הכולסטרול וגוף האדם
- פורום באתר דוקטורס בנושא כולסטרול ותוספי תזונה.
- ד"ר אבנר להט עונה על שאלות הקשורות בכולסטרול באתר שאל את הרופא
- מהו כולסטרול ומהו תפקידו דר' אולגה רז מנהלת היחידה לתזונה במרכז הרפואי איכילוב.
- ד"ר נסטור ליפובצקי, כולסטרול: 10 מיתוסים שהגיע הזמן לנפץ, באתר ynet, 9 בינואר 2012
- מחשבון איזון בין ערכי כולסטרול
 כולסטרול, דף שער בספרייה הלאומית
כולסטרול, דף שער בספרייה הלאומית
הערות שוליים
[עריכת קוד מקור | עריכה]- ^ L. M. Schwartz, S. Woloshin, Changing disease definitions: implications for disease prevalence. Analysis of the Third National Health and Nutrition Examination Survey, 1988-1994, Effective clinical practice: ECP 2, 1999-03-01, עמ' 76–85
- ^ Genetics Home Reference, Smith-Lemli-Opitz syndrome, Genetics Home Reference (באנגלית)
- ^ 1 2 Camilla Ditlev Lindhardt Johannesen, Anne Langsted, Martin Bødtker Mortensen, Børge Grønne Nordestgaard, Association between low density lipoprotein and all cause and cause specific mortality in Denmark: prospective cohort study, BMJ (Clinical research ed.) 371, 2020-12-08, עמ' m4266 doi: 10.1136/bmj.m4266 (באנ)
- ^ zm500014 1..14
- ^ The National Institutes of Health (NIH) Consensus Development Program: Lowering Blood Cholesterol To Prevent Heart Disease
- ^ N. Anitschkow and S. Chalatow, translated by Mary Z. Pelias, 1913, Classics in arteriosclerosis research: On experimental cholesterin steatosis and its significance in the origin of some pathological processes, Arteriosclerosis (Dallas, Tex.) 3, 1983-03-01, עמ' 178–182
- ^ [1][2]
- ^ [3]
- ^ [4]
- ^ ATP III Report: Full Report, NHLBI, NCEP
- ^ הכולסטרול וגוף האדם, באתר Starmed
- ^ ברוריה אתר, הכל כולסטרול, באתר הארץ, 2 בפברואר 2006
- ^ Elsevier
הבהרה: המידע בוויקיפדיה נועד להעשרה בלבד ואינו מהווה ייעוץ רפואי.
