Artrite reumatoide: diferenças entre revisões
m Revertidas edições por 194.65.227.182 para a última versão por Luckas-bot |
|||
| Linha 81: | Linha 81: | ||
{{Artropatias e condições relacionadas}} |
{{Artropatias e condições relacionadas}} |
||
{{Portal3|Medicina}} |
|||
[[Categoria:Artropatias]] |
[[Categoria:Artropatias]] |
||
Revisão das 19h21min de 27 de junho de 2011
| Artrite reumatóide | |
|---|---|
| Mãos com artrite | |
| Especialidade | reumatologia, imunologia |
| Classificação e recursos externos | |
| CID-10 | M05-M06 |
| CID-9 | 714 |
| CID-11 | 576319925 |
| OMIM | 180300 |
| DiseasesDB | 11506 |
| MedlinePlus | 000431 |
| eMedicine | med/2024 |
| MeSH | D001172 |
Artrite reumatóide, também conhecida como artrite degenerativa, artrite anquilosante, poliartrite crônica evolutiva (PACE) ou artrite infecciosa crônica é uma doença auto-imune sistêmica, caracterizada pela inflamação das articulações (artrite), e que pode levar a incapacitação funcional dos pacientes acometidos. Além de danificar as articulações possui manifestações sistêmicas como: rigidez matinal por pelo menos uma hora, fadiga e perda de peso.[1]
Acredita-se que a origem da doença seja uma alteração do sistema imunológico, que passa a agir contra proteínas próprias do organismo e localizadas nas articulações (embora possa agir também em outros sítios do organismo).
A primeira descrição da doença foi feita em 1800 por Landré Beauvais.
Epidemiologia
A artrite reumatóide é uma doença que acomete mais os indivíduos do sexo feminino (de 3 a 5 vezes mais do que os do sexo masculino). E tem seu pico de incidência entre 30 e 55 anos. Afeta de 0,6% a 2% dos adultos representando entre 10% e 12% dentre as artrites.
Etiopatogenia
Existem várias hipóteses para seu surgimento (infecciosa, hereditária, endócrina, imunológica, psicogênica...) porém sua verdadeira origem permanece polêmica. Provavelmente existem fatores genéticos pois há um risco 6 vezes maior em parentes de primeiro grau e 30 vezes maior em gêmeos monozigóticos comparado com o resto da população (~1%). A hipótese infecciosa aponta o efeito cronificador que a rubéola, a hepatite B e arbovírus e a quantidade elevada de antígenos de Epstein-Barr nos portadores. Essa doença é resultado do auto-ataque das células imunológicas que entram nos tecidos, e no líquido sinovial causando um intenso processo inflamatório e produzindo enzimas, citocinas e anticorpos.
Quadro clínico
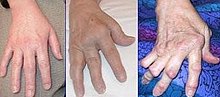
Freqüentemente acomete inúmeras articulações tais como punhos, mãos, cotovelos, ombros, e pescoço; podendo levar à deformidades e limitações de movimento permanentes.
É geralmente simétrica e as articulações afetadas podem apresentar sinais inflamatórios intensos, tais como: edema, calor, rubor e dor, além de rigidez matinal. Os sintomas extra-articulares mais comuns são: anemia, cansaço extremo, perda de apetite, perda de peso, pericardite, pleurite e nódulos subcutâneos.
Critérios diagnósticos
- Rigidez matinal (dificuldade de movimentação ao acordar)
- Artrite de três ou mais áreas, com sinais inflamatórios
- Artrite de articulação das mãos ou punhos (Pelo menos 1 área com edema em punho, metacarpofalangeana ou interfalangeana distal)
- Artrite simétrica - Envolvimento simultâneo bilateral (para as metacarpofalangeanas e interfalangeanas proximais, não precisa haver simetria perfeita)
- Nódulos reumatóides
- Fator reumatóide sérico positivo
- Alterações radiográficas, tais como: erosões ou descalcificações articulares.
Para que os 4 primeiros critérios sejam válidos, é necessário que perdurem por, no mínimo, 6 semanas.
Factores relacionados a mau prognóstico
- Idade precoce de ínício
- Altos títulos do Fator reumatoide e anti-CCP
- Provas de função inflamatória elevadas persistentemente
- Artrite em mais de vinte articulações
- Comprometimento extra-articular: nódulos reumatóides, síndrome de Sjogren, episclerite, esclerite, doença pulmonar intersticial, pericardite, vasculite sistêmica
- Erosões detectáveis radiograficamente já nos dois primeiros anos de actividade da doença
Tratamento médico
Normalmente é instituído precocemente para impedir a progressão da doença evitando assim possíveis deformidades permanentes.
Os objetivos do tratamento geralmente são: prevenir lesões articulares, melhorar a qualidade de vida e diminuição da dor.
O tratamento medicamentoso baseia-se no uso de medicamentos para alívios dos sintomas e as drogas que modificam o curso da doença, as chamadas DARMDs. Com relação aos primeiros é possível citar os antiinflamatórios não-esteroidais (AINEs) e os corticóides, e no segundo caso: hidroxicloroquina, cloroquina, sulfasalazina, metotrexato, leflunomide, azatioprina, ciclosporina e outros.
O diagnóstico e a instituição de um tratamento precoce sob a orientação de profissionais capacitados permite que o paciente tenha uma vida normal e sem limitações na grande maioria dos casos.
Cirurgias podem ser feitas mesmo nos estágios iniciais da doença. Tem por objetivos principais alívio da dor e recuperação da funcionalidade.
Tratamento Fisioterapêutico
Diversos recursos da Fisioterapia podem ser utilizados como a termoterapia, a eletroterapia, a cinesioterapia (principalmente exercícios e alongamentos) A hidroterapia é um dos principais recursos utizados, através de diversas modalidades como o Método Bad Ragaz, a balneoterapia e a talassoterapia. Terapias manuais aliviam a dor e proporcionam bem estar ao paciente. A indicação de órteses pelo fisioterapeuta é importante para manter a funcionalidade e alinhar corretamente as estruturas acometidas.
Ligações externas
- Portal das Doenças Reumáticas - Artrite Reumatóide
- ANDAR - Associação Nacional de Doentes com Artrite Reumatóide
- Projeto diretrizes
- Reumatologia.com.br - Artrite
- Artigo sobre artrite reumatóide, Liga Acadêmica de Reumatologia de Porto Alegre
Ver também
Referências
- ↑ Manoel Barros Bértolo et all. (2004) Atualização do Consenso Brasileiro no Diagnóstico e Tratamento da Artrite Reumatoide. TEMAS DE REUMATOLOGIA CLÍNICA - VOL. 10 - Nº 1 - MARÇO DE 2009 http://www.cerir.org.br/pdf/Consenso_Artrite.pdf

